Menschliche Stammzellen wurden als eine vielversprechende Zelle Quelle für kardiale regeneration-Therapie. Aber Ihre klinische Anwendung behindert, die aufgrund der schlechten Leistung nach der transplantation in insuffizienten Herzen. Vor kurzem, eine Stammzell-Biologe von der City University of Hong Kong (CityU), gemeinsam mit seinen Mitarbeitern entwickelten eine neue Strategie mit dem Titel “ in vivo priming zu „trainieren“ die Stammzellen stark zu bleiben nach der implantation, um das geschädigte Herz, die über eine 3-D-gedruckt Verband-wie patch. Die positiven Ergebnisse der Studie zeigen, dass eine in-vivo-priming-Strategie ein wirksames Mittel zur Verbesserung der kardialen Reparatur.
Dr. Ban Kiwon, Assistant Professor an der CityU ‚ s Department of Biomedical Sciences, gemeinsam mit Kardiologen und Experten in 3-D-Druck aus Süd-Korea bei der Erreichung dieser Durchbruch. Die Studie wurde veröffentlicht in der neuesten Ausgabe von Science Fortschrittemit dem Titel „In vivo priming von humanen mesenchymalen Stammzellen mit dem Hepatozyten-Wachstumsfaktor-engineered mesenchymal Stammzellen fördert therapeutisches Potenzial für die Herz reparieren.“
Raue Umgebung in insuffizienten Herzen behindert Stammzellen überleben
Regeneration ist eine vielversprechende Strategie zur Behandlung von Herzinfarkt durch die Injektion von menschlichen Stammzellen direkt in den insuffizienten Herzen. Insbesondere mesenchymale Stammzellen (hMSCs) wurden als eine wettbewerbsfähige agent für klinische Anwendungen für Ihre bewährte Sicherheit und wesentliche parakrine Effekte Unterstützung der Bildung neuer Blutgefäße und hemmt den Zelltod. Aber „die Ergebnisse einer klinischen Studie sind enttäuschend, wie die Mikro-Umgebung von einem fehlerhaften Herz ist sehr hart für die injizierten hMSCs um am Leben zu bleiben“, sagte Dr. Ban.
Deshalb haben Forscher erforscht Möglichkeiten zur Steigerung der überlebensrate von hMSCs in insuffizienten Herzen. „Priming oder sogenannte Vorkonditionierung heraus, so ist eine gemeinsame Strategie zur Stärkung der Zellen. Die Zellen werden gebildet durch bestimmte Reize, und wenn man Sie verlegt, um rauen Umgebungen, sind Sie viel stärker vor schlechten Bedingungen und wissen, wie Sie reagieren aufgrund Ihrer bisherigen Erfahrungen,“ erklärt Dr. Ban.
Konventionell, Grundierung ist sowohl in vitro (außerhalb eines lebenden Organismus), bevor die Zellen transplantiert werden, die in das Herz. „Aber die Auswirkungen der Grundierung erfolgt in dieser Art dauern in der Regel für zwei oder drei Tage nur. Verlängern Sie die Dauer der priming-Effekt, ich habe mit einer Idee des in-vivo-priming, was bedeutet, dass die hMSCs grundiert direkt am insuffizienten Herzen“, sagte Dr. Ban.
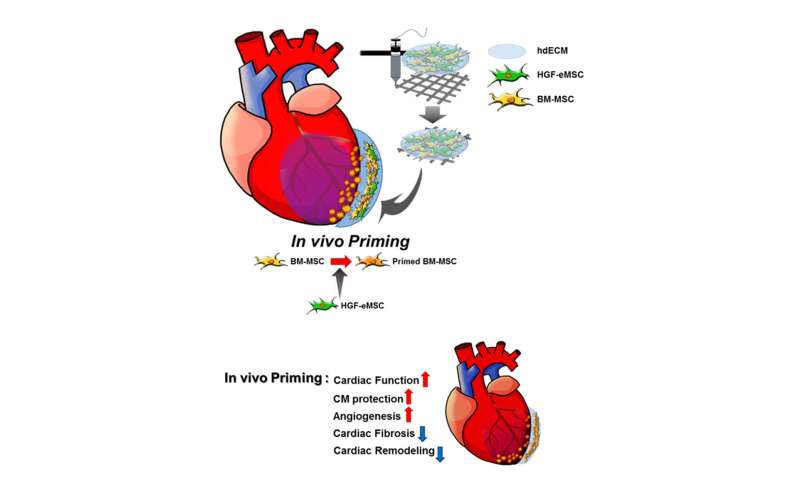
Neuartige Strategie: in vivo priming von hMSCs
Um zu beweisen, das Konzept, die Forschungs-team eine 3-D-printed patch geladen mit menschlichem Knochenmark abgeleitete MSCs und gentechnisch hergestellten MSCs mit menschlichen Hepatozyten-Wachstumsfaktor-protein. Hepatozyten-Wachstumsfaktor (HGF) beteiligt ist, in mehrere biologische Aktivitäten, wie das überleben der Zelle, Bildung von Blutgefäßen und anti-fibrotische Aktivitäten und sind wichtig in der Erwachsenenbildung organ-regeneration und die Wundheilung.
Der patch wurde dann implantiert wie eine bandage auf der Oberseite des Infarkt-Gebiet des Myokardinfarkt-Myokardinfarkt-induzierte Herz von Ratten. „Die gentechnisch MSCs können kontinuierlich Geheimnis der menschlichen HGF-protein genutzt, um die hMSCs innerhalb des patch-und Sie noch stärker machen“, sagte Dr. Ban.
Anstelle der direkten Injektion der gentechnisch veränderten Zellen in das Herz, er fügte hinzu, dass die Verkapselung der Zellen in der patch für die Platzierung auf der Oberfläche des Herzens kann verhindern, dass Mutationen oder andere unerwünschte Ergebnisse. Und der patch wird hergestellt von 3-D-Druck von Schwein Herz-abgeleitete extrazelluläre matrix hydrogel, die Simulation der kardialen Gewebe-spezifische Mikro-Umwelt.
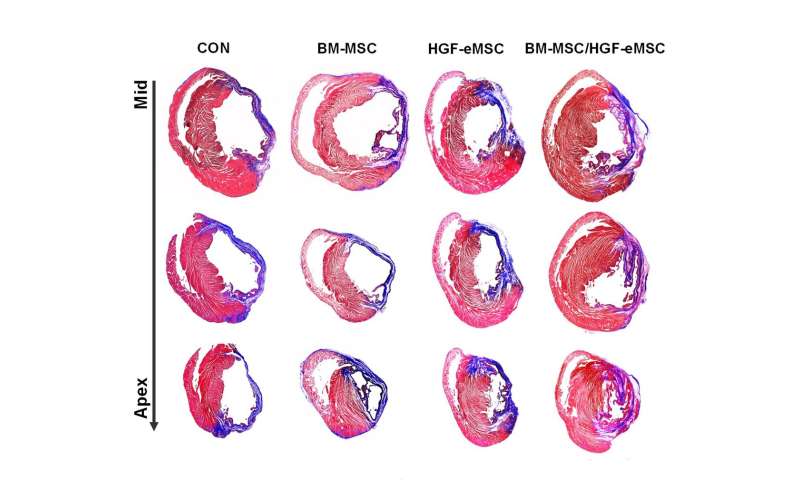
Es wurde festgestellt, dass die grundiert hMSCs hatten eine höhere überlebensrate im Vergleich mit ungrundierter diejenigen, die in die patches angebracht, um die insuffizienten Herzen. Die Befugnis, auch hMSCs veröffentlicht größerer Mengen von parakrinen Faktoren vorteilhaft für die Reparatur von beschädigten Herzmuskel-Gewebe und die Regeneration der vasculatures.
„Wir haben festgestellt, dass der grundierte Zellen überleben können, die auch nach acht Wochen in der patch nach der implantation zu Herzen. Auch gibt es eine signifikante Verbesserung der kardialen Funktion sowie Gefäß-regeneration im Vergleich zu den ungrundierter Zellen,“ sagte Dr. Ban.